A diabetes mellitus é un grupo de enfermidades nas que se aumenta o nivel de glicosa no sangue en humanos en comparación con persoas saudables. Os principais síntomas son aumentos de sede, micción frecuente, fatiga e infeccións fúngicas que non se poden curar. Pode haber unha perda de peso inexplicable, caída da visión, debilitamento da memoria e outros problemas.
A diabetes mellitus refírese ás patoloxías endocrinas. A enfermidade caracterízase por un desequilibrio de homeostase (constancia do ambiente interno), debido ao fracaso da función intra -reexional do páncreas e á regulación metabólica deteriorada.
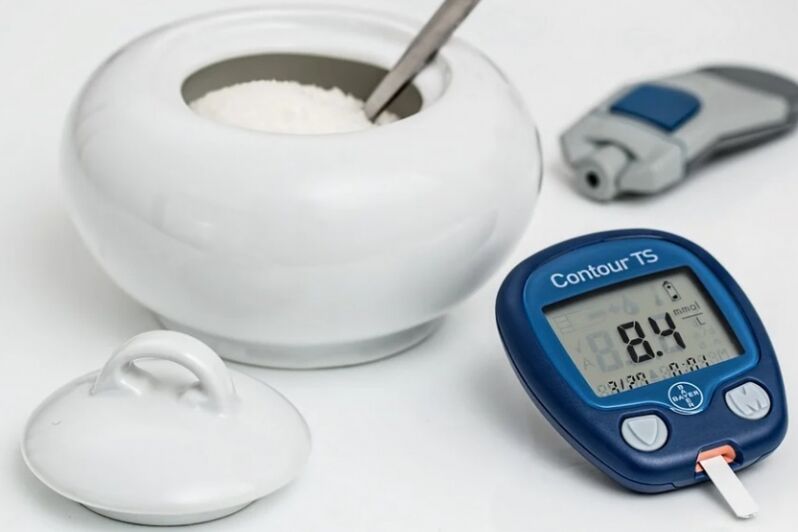
O principal signo clínico de diabetes é un azucre no sangue aumentado estable (hiperglicemia). Un saudable nivel de azucre no sangue nun estómago baleiro nun adulto non debe ir máis alá dos límites de 5, 5 mmol/L. En persoas maiores, permítese un lixeiro aumento dos indicadores (non máis de 1 mmol/L).
Patoxénese (orixe) da enfermidade
O papel principal no desenvolvemento da enfermidade é xogado pola insulina. Esta é unha hormona endocrina (intra -sector) producida polo páncreas. No corpo, realiza varias funcións vitais:
- Entrega de glicosa (fonte principal de enerxía) en tecido e células.
- Regulación do número de cetonas (corpos de acetona - produtos do metabolismo tóxico).
- Estimulación da síntese de glicóxeno de alto peso molecular (Reserva de glicosa).
- Fortalecemento da produción de proteínas e inhibición da súa decadencia.
Coa desestabilización da produción e o consumo de insulina, pérdese o control sobre os procesos metabólicos listados e desenvólvese a diabetes. A diabetes mellitus é incurable. Non existe terapia de erradicación, capaz de destruír o proceso destrutivo no corpo ou iniciar no sentido contrario. A diabetes pode estar enferma independentemente da idade e do xénero. Os cambios patolóxicos no metabolismo e a produción de hormonas xorden baixo a influencia de varios factores que determinan a tipificación da enfermidade.
Tipos e causas da enfermidade
A clasificación dos principais tipos da enfermidade na primeira e segunda baséase na etioloxía (causas de aparición) e nas tácticas terapéuticas empregadas.
O primeiro tipo
A diabetes dependente da insulina da diabetes tipo 1 (ICD 1), se non, xuvenil, está formada en idade infantil e xuvenil e pode ser conxénita. Caracterízase pola perda da eficiencia do páncreas. O corpo non é capaz de realizar unha función endocrina para a produción de insulina. A falta dun condutor hormonal, a glicosa concéntrase no sangue.
As células do cerebro, o sistema nervioso, a epiderme, o aparello muscular e todos os demais órganos e sistemas non reciben unha nutrición completa. Ao mesmo tempo, as células da glándula en si experimentan fame de azucre, o que leva a desaparecer. A acumulación incontrolada de cetonas é un perigo de intoxicación global do corpo. Nos nenos, esta condición transfórmase facilmente nun cetoacidótico cunha posible morte.
Razóns
Dúas razóns principais para o desenvolvemento da ISD 1. Autoinmune. É unha consecuencia do fracaso do sistema inmunitario, que ignora as funcións de protección e produce anticorpos que destruen as células pancreáticas. O gatillo (impulso) para a activación de procesos patolóxicos son:
- Enfermidades do xénese viral: VIH e SIDA, porco (papeis), variedades de virus herpéticos (citomegalovirus, kosaki, epstein-barra).
- Múltiples alerxias.
- Unha dieta insalubre (o predominio de carbohidratos rápidos) no fondo da baixa actividade física, a obesidade.
As reaccións autoinmunes poden xurdir como resultado dun tratamento incorrecto con certos tipos de medicamentos. A segunda razón é unha predisposición xenética (presenza hereditaria no corpo de xenes danados). A enfermidade desenvólvese debido ao dominio dos xenes afectados, unha mutación recesiva (herdanza a través de ambos pais).
Un grupo de xenes modificado non é unha garantía do 100% do desenvolvemento da enfermidade. Ao nacer, o neno recibe unha predisposición hereditaria e non a diabetes. Neste caso, non se exclúe unha transmisión indirecta de información xenética. Se os pais son saudables, unha tendencia á diabetes pode ser herdada de avós e avoas.
O segundo tipo
A diabetes tipo 2 dependente da insulina (INZSD 2) desenvólvese en persoas da categoría de idade 40+. A diferenza do tipo xuvenil, o páncreas conserva capacidades intra -reexionais e produce insulina de forma estable. A glicosa acumúlase no sangue debido a que a resistencia á insulina avanza: unha violación da resposta á hormona (susceptibilidade celular á hormona e a capacidade de gastala completamente). Debido ao non seguro crónico da insulina na etapa grave da enfermidade, a súa síntese cesa.
Razóns
O motivo principal para a aparición da resistencia á insulina é a obesidade. Outros factores que provocan o desenvolvemento da diabetes tipo 2 inclúen:
- Patoloxías crónicas do páncreas, órganos do sistema hepatobiliario, enfermidades cardiovasculares.
- Unha paixón insalubre polas bebidas alcohólicas.
- Violación do comportamento dos alimentos (adiccións gastronómicas a doces, apetito descontrolado).
- Fallo funcional da córtex suprarrenal debido á terapia a longo prazo con medicamentos que contén hormonas.
- Angustia (estrés psico -emocional crónico).
Ademais, hai herdanza disfuncional. Este factor desencadea xunto con estas razóns no 80% dos casos. O risco de desenvolver a enfermidade aumenta nas mulleres no período preliminar e durante a menopausa. Isto débese a un cambio no estado hormonal e a un conxunto de exceso de peso.
Ademais
Outros tipos de diabetes inclúen:
- GSD (diabetes gestacional de mulleres embarazadas). Desenvólvese na segunda metade do período perinatal. As razóns son: aumento da carga no páncreas, unha diminución da produción de insulina debido á alta actividade das hormonas esteroides sexuais (proxesterona).
- Lada-diabetes (diabetes autoinmunes latentes de adultos). Desenvólvese segundo un tipo dependente da insulina, pero ten síntomas do segundo tipo.
- Modi-diabetes (grupo de enfermidades xenéticas).
Importante! A diabetes mellitus non se aplica a enfermidades contaxiosas.
Debido a unha orixe non infecciosa, é imposible infectarse con diabetes a través do sangue, unha pingas transportadas no aire ou outras formas.
Etapas e síntomas
Todos os tipos de enfermidades teñen unha etapas progresivas de tres etapas do curso coa adición de numerosas complicacións. A intensidade dos síntomas depende do escenario da enfermidade:
- Inicial (inicial) ou compensado. Debido ao pleno funcionamento do mecanismo compensatorio, baixo a influencia das drogas e a terapia dietética, mantense un control estable sobre a cantidade de glicosa no sangue. Con suxeición a recomendacións médicas, as complicacións potenciais poden non declararse.
- A etapa media de subcompensación. Nesta etapa, os síntomas da diabetes medran, maniféstanse enfermidades concomitantes (complicacións). É difícil frear os indicadores de glicemia a nivel admisible, xa que o corpo funciona na fronteira das capacidades.
- Descompensado ou fase final. Caracterízase por un alto nivel de azucre e pola falta de capacidade para estabilizalo. O corpo perde a capacidade de loitar contra a patoloxía e soportar o desenvolvemento de complicacións. Esta condición pasa facilmente ao diabético que, seguido da morte.
Os principais síntomas
A diabetes mellitus resistente á insulina distingue unha corrente latente. Pode que os síntomas pronunciados non aparezan durante varios anos, xa que non teñen características características. Os diabéticos potenciais a miúdo non prestan a atención suficiente a un cambio no ben, ao comezo da enfermidade. O aumento do nivel de glicosa no sangue detéctase por accidente nun exame médico previsto ou baseado nos resultados dunha análise bioquímica prescrita cando o paciente circula.
A enfermidade tipo 1 desenvólvese nun modo forzado, os síntomas están expresados intensamente (especialmente nos nenos). A busca intempestiva de axuda médica supón unha grave ameaza para a saúde e a vida humana. A manifestación de síntomas do tipo 1 e 2 é similar. Os principais signos que indican a alta concentración de azucre no sangue son:
- Reducindo as capacidades físicas e mentais.
- CSU (síndrome de fatiga crónica) e disania (trastorno do sono).
- Polidipsia (sede permanente).
- Pollakiuria (baleirado intensivo da vexiga).
- Síndrome cefálxico (dor de cabeza) asociada á presión arterial crónica (presión arterial).
- Hiperhidrose (intensificación da sudoración).
- Polifagia (un aumento do apetito non regulado polo cerebro).
- SARS e arrefriados sistemáticos que se producen como resultado do debilitamento da inmunidade.
- Rexeneración a longo prazo da epiderme (pel) despois do dano.
A diabetes progresiva mellitus caracteriza:
- O cheiro de amoníaco da cavidade oral (co desenvolvemento dun tipo de enfermidade xuvenil).
- Cambiar a estrutura das placas das uñas (estratificación) e o pelo (sequedad, quebradizo).
- Hiperqueratose (queratinización dunha capa de pel nos pés), con desquamación deteriorada (exfoliación).
- Dermatomicosis (enfermidade fúngica de uñas e pel).
- TELEANGIECTASIA (estrelas vasculares) avanzando nunha rede vascular pronunciada baixo a pel.
- Astenia (inferioridade neuropsicolóxica).
- Ataxia (violación da coordinación).
- Trastorno de memoria, visión, atención.
- A irritabilidade desmotivada, substituída pola apatía.
- Taquicardia (violación da función cardíaca rítmica).
- Artralxia (non dor inflamatoria nas articulacións).
- Passezhestia (adormecemento das pernas), convulsións, unha sensación de queima nas extremidades.
- Extinción de libido (atracción sexual).
Os síntomas de xénero están en mulleres-cardidiasis (fungo vaxinal), NOMTS (violación do ciclo ovalado do codescrito), en homes-unha débil erección (ata disfunción eréctil, doutro xeito), alopecia (calvicie). Uníronse fallos reprodutivos posteriores, cunha característica incapacidade para a concepción dun neno.
Ademais
As manifestacións específicas inclúen os seguintes síndromes da diabetes:
- A síndrome de Moriac é unha desviación do desenvolvemento en nenos con diabetes xuvenil.
- Síndrome de Somoji - "Saltos" de azucre debido á terapia incorrecta da insulina.
- Resistencia metabólica á insulina.
- Síndrome da madrugada: hiperglicemia cun estómago baleiro.
Con complicacións pronunciadas da enfermidade, a síndrome de Raynaud únese - unha violación da circulación sanguínea nas extremidades con dolorosa passestia.
Complicacións comúns da diabetes
A esperanza de vida na diabetes depende en gran medida da prevención de complicacións. A razón da discapacidade e a morte do paciente, a maioría das veces, son as primeiras consecuencias da diabetes e o incumprimento das regras da terapia. As complicacións clasifícanse como agudas e crónicas. No primeiro caso, un deterioro no benestar pode desenvolverse de varios días a varias horas.
Os estados agudos son unha crise diabética provocada por hiperglicemia ou unha rápida diminución do azucre no sangue (hipoglicemia). A crise hipoglicémica caracterízase por unha caída da glicosa ata un nivel crítico de 2, 8 mmol/L, cando unha persoa perde a conciencia. A crise hiperglicémica é de tres tipos, dependendo dos síntomas e dos desencadeantes para o desenvolvemento:
- Hiperosmolar (a razón principal é o tipo de diabetes tipo 2 non controlado).
- Laktacidótico (desenvólvese debido á acumulación de ácido láctico no plasma sanguíneo e nos tecidos periféricos do sistema nervioso).
- DKA, ou cetoacidosis diabética (acumulación de cetonas de corpos no sangue debido á deficiencia de insulina).
Sen asistencia médica de emerxencia, o estado dunha crise, por regra xeral, non o fai. Se non, os pacientes desenvolven un coma diabético. As complicacións crónicas son dunha natureza prolongada do desenvolvemento. O máis común e grave na natureza do curso son as anxiopatías (lesións diabéticas dos vasos sanguíneos) debido á composición alterada do sangue e trastornos circulatorios.
O que é a anxiopatía depende da situación do seu desenvolvemento:
- Cambios patolóxicos nos vasos do aparello renal (nefropatía) co desenvolvemento posterior da insuficiencia renal.
- Danos no sistema vascular do cerebro (encefalopatía), ameazando a demencia (demencia adquirida).
- Angiopatía de vasos coronarios, como resultado: ataque cardíaco, enfermidade coronaria (enfermidade coronaria).
- Micro e macroangiopatía de vasos sanguíneos das extremidades inferiores, co desenvolvemento do pé diabético (en diante patas de gangrena).
- Trastorno de subministración de sangue á retina dos ollos (retinopatía) coa ameaza de perda completa de visión.
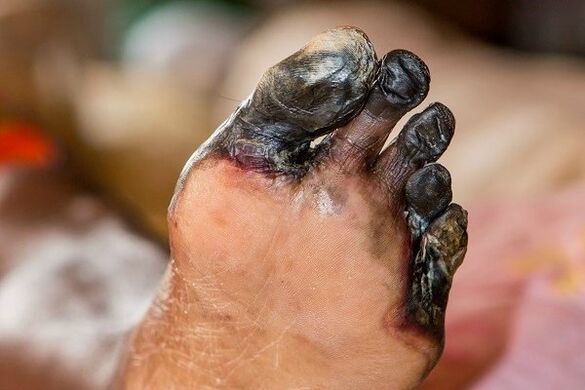
As anxiopatías levan á atrofia de fibras nerviosas (neuropatía diabética).
Diagnóstico de laboratorio
A diabetes só se pode diagnosticar a través do exame de sangue de laboratorio para o contido cuantitativo da glicosa. Un exame completo inclúe varios tipos de probas:
- A análise básica do capilar (desde o dedo) ou do sangue venoso.
- GTT (proba glucosotolerante) para determinar o grao de absorción de glicosa.
- Análise para o nivel de hemoglobina glicosilada (glicatada) HbA1c (avaliación retrospectiva da glicemia en 4 meses).
- As probas de sangue da cantidade de anticorpos á glutamatdecarboxilase (anticorpos GAD) para determinar o tipo de diabetes.
- Análise de urina para proteínas e glicosa (en persoas sans non hai datos na orina).
Ademais, prescríbense procedementos de diagnóstico de hardware: ECG, ultrasóns, angiografía (estudo vascular).
Os principios básicos do tratamento
A diabetes mellitus non tolera o descoido do tratamento. Vivir con tal enfermidade significa tratado en modo permanente. A terapia da patoloxía baséase no uso de drogas e nutrición dietética. As principais tarefas do tratamento: para levar os indicadores da glicemia aos valores reguladores o máis preto posible, retardar a progresión da enfermidade, atrasar o desenvolvemento de complicacións concomitantes.
Métodos básicos de tratamento:
- Terapia insulina (a introdución de insulina médica por inxección para simular a súa produción natural en 1 tipo de enfermidade).
- Drogas para reducir o azucre tabletizadas (con tipo dependente da insulina).
- Terapia dietética (cumprimento das regras da dieta "Táboa nº 9").
- Clases de exercicios de fisioterapia.
Importante! O esquema e as doses de inxeccións de insulina son prescritos por un endocrinólogo individualmente. As drogas saharard tamén se seleccionan en cada caso individual.
Está permitido usar a medicina tradicional:
- Produtos de madeira (cortiza, riles).
- Inmunostimulando mesturas de noces e froitos secos permitidos (ameixas, figos, mazás).
- Herbas curativas (dente de león, burdock, herba de San Xoán, nenos, ortigas, etc. ).
- Produtos de mel (limitado) e apicultura.

Antes de usar receitas de medicina non tradicional, é necesario obter a aprobación do endocrinólogo asistente/
Previsión
Dado que a diabetes refírese a condicións irreversibles, a cuestión de cantos anos viven as persoas con tal diagnóstico en todos os diabéticos. Ninguén tomará a cifra exacta. Hai certos datos das estatísticas médicas, segundo o cal o ciclo de vida cun tipo de insulính redúcese en 5-8 anos. Con enfermidade dependente da insulina, acurta en mulleres durante 19-20 anos, na metade masculina da poboación -por 10-12. Non obstante, o criterio de xénero non é un indicador primordial do número de anos asignados polos diabéticos.
A calidade de vida é da importancia principal que o paciente é capaz de aumentar de forma independente. Se non pode desfacerse da diabetes, é necesario aprender a xestionalo, é dicir, manter un control claro. Isto axudará a retardar o proceso de desenvolvemento de complicacións: a principal causa da mortalidade temperá dos diabéticos.
Fai unha vida con diabetes o máis completa posible e aumenta a súa duración, só podes observar todas as recomendacións médicas. Os endocrinólogos aconsellan firmemente asistentes ás clases na "Escola de Diabetes", onde todos os métodos para mellorar a calidade de vida, evitan consecuencias negativas e as tácticas de tratamento son estudadas en detalle.
Resultados
É imposible eliminar a diabetes. Con tal diagnóstico, unha persoa debe recibir un tratamento adecuado para a vida, adherirse a unha dieta e abandonar as adiccións. As principais causas da enfermidade son:
- Desmonta a herdanza.
- Funcións de inmunidade deterioradas.
- Un estilo de vida insalubre.
Para o diagnóstico oportuno, é necesario escoitar coidadosamente un cambio no ben -ser e sufrir regularmente un exame de laboratorio para o contido de glicosa no sangue. O tempo que viven con patoloxía depende dun control de alta calidade sobre a diabetes.
























